Độ tuổi thường gặp thoái hóa khớp gối
Đau gối khi lên xuống cầu thang, tiếng lạo xạo mỗi khi co duỗi chân, cứng khớp buổi sáng kéo dài hơn nửa tiếng. Nhiều người gặp những triệu chứng này nhưng tự nhủ “chắc do vận động nhiều” hoặc “tuổi già thôi, chịu vậy”. Đó là khoảng thời gian quý giá bị bỏ lỡ, trong khi sụn khớp đang tiếp tục bị bào mòn từng ngày.
Thoái hóa khớp gối là bệnh lý tiến triển âm thầm, và hiểu đúng về độ tuổi nguy cơ cùng các phương án khắc phục thực sự là bước đầu tiên để bảo vệ khớp gối trước khi tổn thương trở nên không thể đảo ngược.
Minh họa thoái hóa khớp gối
Thoái hóa khớp gối là gì và cơ chế hình thành bệnh
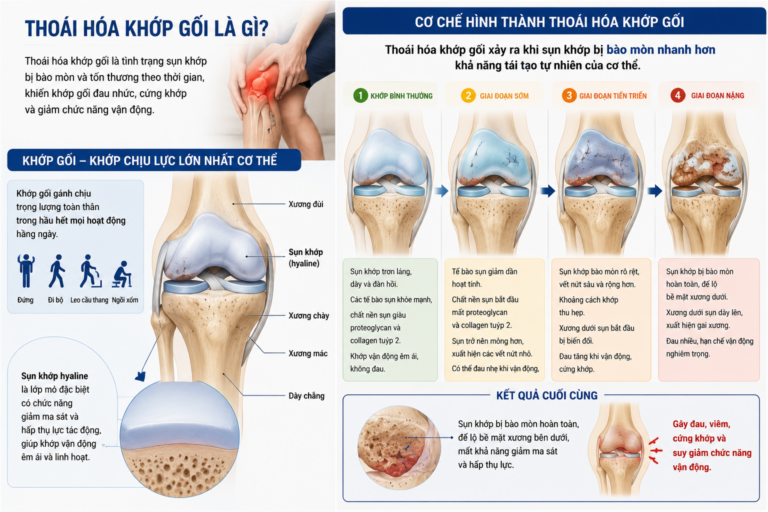
Khớp gối là khớp chịu lực lớn nhất cơ thể, gánh chịu trọng lượng toàn thân trong hầu hết mọi hoạt động từ đứng, đi bộ, leo cầu thang đến ngồi xổm. Bề mặt khớp được bao phủ bởi sụn khớp hyaline, một lớp mô đặc biệt có chức năng giảm ma sát và hấp thụ lực tác động.
Thoái hóa khớp gối xảy ra khi sụn khớp bị bào mòn nhanh hơn khả năng tái tạo tự nhiên của cơ thể. Tế bào sụn giảm dần hoạt tính, lớp chất nền sụn mất đi các thành phần cấu trúc thiết yếu là proteoglycan và collagen tuýp 2, khiến sụn ngày càng mỏng hơn, xuất hiện các vết nứt và cuối cùng để lộ hoàn toàn bề mặt xương bên dưới.
Khi hai đầu xương cọ xát trực tiếp vào nhau mà không còn lớp sụn đệm bảo vệ, lớp màng bao khớp bị kích thích và phản ứng viêm xảy ra, dịch khớp tiết ra bất thường gây sưng phù, đồng thời các gai xương nhỏ hình thành tại bờ khớp, như một phản ứng bù trừ tự nhiên của cơ thể nhằm cố gắng ổn định lại khớp đã bị tổn thương.
Theo Tổ chức Y tế Thế giới (WHO), thoái hóa khớp gối là một trong những nguyên nhân gây tàn phế chức năng hàng đầu ở người trưởng thành trên toàn cầu, ảnh hưởng đến hơn 365 triệu người tính đến năm 2020.
Thoái hóa khớp gối thường gặp ở độ tuổi nào?
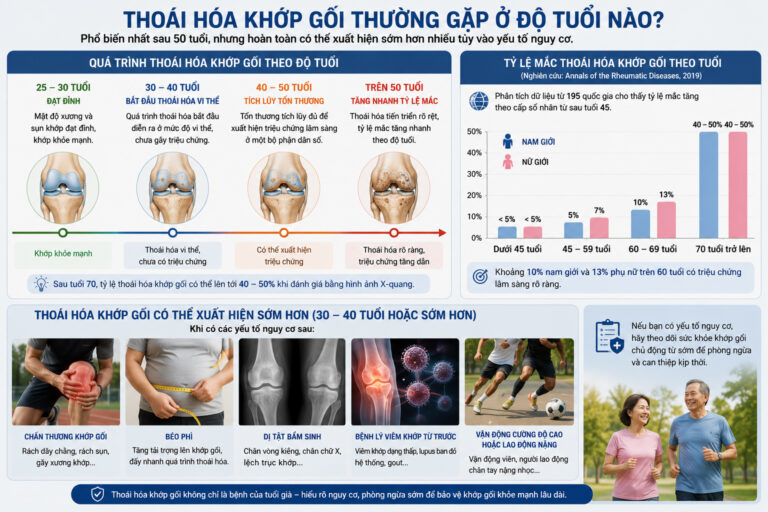
Câu trả lời ngắn gọn là: phổ biến nhất sau 50 tuổi, nhưng hoàn toàn có thể xuất hiện sớm hơn nhiều tùy vào yếu tố nguy cơ.
Mật độ xương và sụn khớp đạt đỉnh vào khoảng 25 – 30 tuổi. Sau đó, quá trình thoái hóa bắt đầu diễn ra ở mức độ vi thể, chưa gây triệu chứng rõ ràng. Từ 40 – 50 tuổi, tổn thương tích lũy đủ để xuất hiện triệu chứng lâm sàng ở một bộ phận dân số, đặc biệt ở những người có yếu tố nguy cơ cao.
Theo nghiên cứu đăng trên tạp chí Annals of the Rheumatic Diseases (2019) phân tích dữ liệu từ 195 quốc gia, tỷ lệ mắc thoái hóa khớp gối tăng theo cấp số nhân từ sau tuổi 45, với khoảng 10% nam giới và 13% phụ nữ trên 60 tuổi có triệu chứng lâm sàng rõ ràng. Sau tuổi 70, tỷ lệ này có thể lên tới 40 – 50% khi đánh giá bằng hình ảnh X-quang.
Tuy nhiên, thoái hóa khớp gối thứ phát, tức là thoái hóa do chấn thương, béo phì, dị tật bẩm sinh hoặc bệnh lý viêm khớp từ trước, có thể xuất hiện ở độ tuổi 30 – 40 hoặc thậm chí sớm hơn. Người chơi thể thao cường độ cao, vận động viên hoặc người lao động chân tay nặng nhọc thuộc nhóm nguy cơ sớm cần được theo dõi chủ động.
Yếu tố nguy cơ làm tăng khả năng mắc bệnh sớm hơn
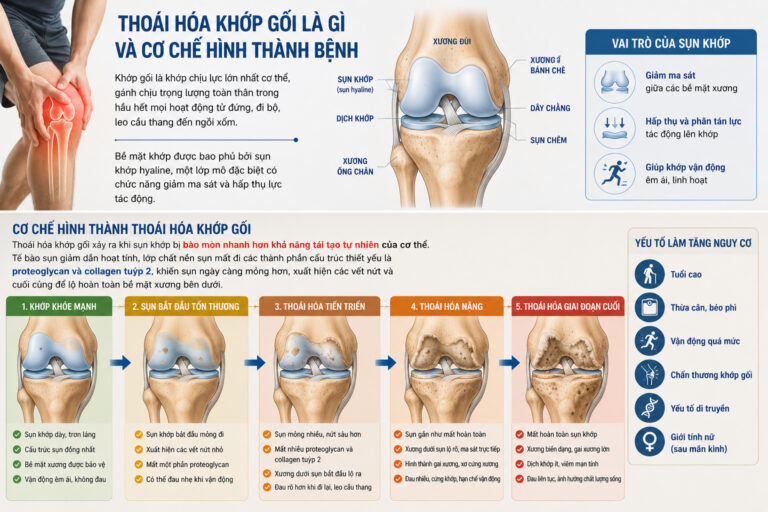
Tuổi tác là yếu tố nguy cơ không thể kiểm soát, nhưng nhiều yếu tố khác hoàn toàn có thể can thiệp để làm chậm tiến triển bệnh. Thừa cân và béo phì là yếu tố nguy cơ mạnh nhất có thể thay đổi được: mỗi kilogram trọng lượng cơ thể tạo ra lực tác động lên khớp gối tương đương 3 – 4 kg khi đi bộ và lên đến 7 – 8 kg khi leo cầu thang. Duy trì cân nặng trong ngưỡng BMI 18,5 – 24,9 giúp giảm đáng kể tải trọng mạn tính lên sụn khớp.
Tiền sử chấn thương khớp gối như đứt dây chằng chéo trước (ACL), rách sụn chêm hoặc gãy xương quanh khớp làm tăng nguy cơ thoái hóa sớm lên 3 – 5 lần so với người không có chấn thương. Yếu cơ tứ đầu đùi, trục chi dưới lệch vẹo (chân vòng kiềng hoặc chân chữ X) và di truyền gia đình cũng là những yếu tố cộng hưởng làm tăng tốc độ bào mòn sụn.
Triệu chứng nhận biết theo từng giai đoạn
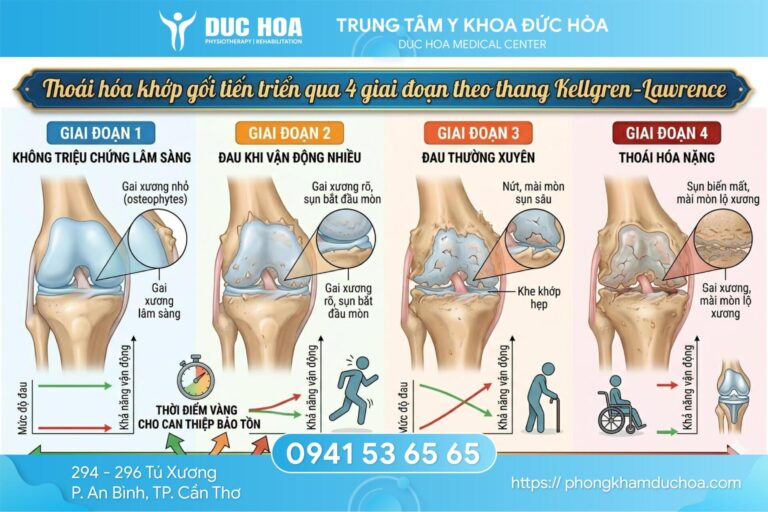
Thoái hóa khớp gối tiến triển qua 4 giai đoạn theo thang phân loại Kellgren-Lawrence được sử dụng rộng rãi trong y văn lâm sàng.
- Giai đoạn 1 thường không có triệu chứng rõ ràng, X-quang chỉ thấy hình ảnh gai xương nhỏ.
- Giai đoạn 2 xuất hiện đau khi vận động nhiều, cứng khớp buổi sáng dưới 30 phút và có tiếng lạo xạo nhẹ.
- Giai đoạn 3 đau thường xuyên hơn, kể cả khi nghỉ ngơi, khe khớp hẹp rõ trên X-quang và bắt đầu ảnh hưởng đến sinh hoạt hàng ngày.
- Giai đoạn 4 là thoái hóa nặng, khe khớp gần như biến mất, biến dạng khớp rõ ràng và khả năng vận động bị hạn chế nghiêm trọng.
Nhận biết bệnh ở giai đoạn 1 – 2 là thời điểm vàng để can thiệp hiệu quả nhất với điều trị bảo tồn.
Điều trị thoái hóa khớp gối cần tiếp cận theo bậc thang, từ ít xâm lấn đến can thiệp nhiều hơn, dựa trên giai đoạn bệnh và đáp ứng của từng bệnh nhân.
Phương pháp khắc phục theo từng mức độ bệnh
Điều trị thoái hóa khớp gối cần tiếp cận theo bậc thang, từ ít xâm lấn đến can thiệp nhiều hơn, dựa trên giai đoạn bệnh và đáp ứng của từng bệnh nhân.
Ở giai đoạn nhẹ đến trung bình, điều trị bảo tồn là ưu tiên hàng đầu. Kiểm soát cân nặng và vận động đúng cách là hai trụ cột không thể thay thế. Các bài tập tăng cường cơ tứ đầu đùi, cơ vùng hông và cơ bắp chân giúp giảm tải trọng trực tiếp lên khớp gối, đồng thời cải thiện sự ổn định khớp.
Bơi lội, đạp xe tại chỗ và đi bộ trên bề mặt mềm là những hình thức vận động được Hội Thấp khớp học Hoa Kỳ (ACR) khuyến nghị cho bệnh nhân thoái hóa khớp gối.
Các phương pháp vật lý trị liệu hiện đại đóng vai trò quan trọng trong giảm đau và phục hồi chức năng. Thiết bị siêu âm trị liệu, thiết bị laser công suất cao và thiết bị sóng xung kích đã được chứng minh giúp giảm viêm, kích thích tái tạo mô và cải thiện tầm vận động khớp trong nhiều thử nghiệm lâm sàng có đối chứng.
Thiết bị kéo giãn và nắn chỉnh trục khớp cũng được sử dụng để giảm tải bất đối xứng lên các diện sụn.
Tiêm nội khớp axit hyaluronic (tiêm bôi trơn khớp) hoặc tiêm huyết tương giàu tiểu cầu (PRP) là các lựa chọn can thiệp tối thiểu xâm lấn được chỉ định ở giai đoạn trung bình khi điều trị bảo tồn chưa đủ hiệu quả.
Theo tổng hợp nghiên cứu đăng trên tạp chí Osteoarthritis and Cartilage (2021), tiêm PRP giúp giảm đau và cải thiện chức năng khớp gối trong 6 – 12 tháng ở bệnh nhân thoái hóa khớp giai đoạn 2 – 3.
Phẫu thuật thay khớp gối toàn phần hoặc một phần được xem xét ở giai đoạn 4 khi tổn thương sụn nghiêm trọng, điều trị bảo tồn thất bại và chất lượng cuộc sống bị ảnh hưởng nặng nề. Đây là lựa chọn cuối cùng, không phải lựa chọn sớm.
Dinh dưỡng và lối sống hỗ trợ bảo vệ sụn khớp gối
Chế độ ăn giàu omega-3 từ cá hồi và cá mòi, collagen từ nước hầm xương, vitamin C từ rau quả tươi và vitamin D3 từ ánh nắng và thực phẩm tăng cường giúp cung cấp nguyên liệu duy trì cấu trúc sụn khớp. Bổ sung glucosamine và chondroitin sulfate là chủ đề còn nhiều tranh luận trong y văn, nhưng một số nghiên cứu ghi nhận hiệu quả giảm đau ở nhóm bệnh nhân thoái hóa khớp giai đoạn 2 – 3 khi dùng kéo dài trên 6 tháng.
Hạn chế thức ăn nhiều đường, thực phẩm chế biến sẵn và rượu bia cũng giúp giảm viêm mạn tính toàn thân, một yếu tố thúc đẩy thoái hóa sụn khớp được ghi nhận trong nhiều nghiên cứu dịch tễ học gần đây.

Tầm quan trọng của thăm khám định kỳ và can thiệp sớm
Thoái hóa khớp gối không thể chữa khỏi hoàn toàn, nhưng hoàn toàn có thể được kiểm soát tốt nếu phát hiện và can thiệp đúng giai đoạn. Chờ đến khi đau không đi được mới đến bệnh viện đồng nghĩa với việc đã bỏ lỡ giai đoạn điều trị hiệu quả nhất.
Tại Trung tâm Y khoa Đức Hòa, bệnh nhân thoái hóa khớp gối được thăm khám lâm sàng toàn diện, đánh giá hình ảnh học phù hợp theo từng giai đoạn và xây dựng phác đồ điều trị cá thể hóa, kết hợp giữa điều trị nội khoa, các phương pháp vật lý trị liệu hiện đại với thiết bị chuyên dụng và chương trình phục hồi chức năng có hướng dẫn, nhằm giúp người bệnh kiểm soát triệu chứng, làm chậm tiến triển thoái hóa và duy trì khả năng vận động tốt nhất có thể theo từng giai đoạn bệnh.



