Xương khớp thay đổi như thế nào khi tuổi tác ngày càng lớn dần?
Hệ thống xương khớp là một trong những cơ quan chịu tác động rõ rệt nhất theo thời gian. Khi cơ thể bước vào giai đoạn trưởng thành và lão hóa, những thay đổi âm thầm diễn ra bên trong mỗi khớp xương, sụn khớp và cơ bắp xung quanh. Hiểu rõ các thay đổi này giúp mỗi người chủ động hơn trong việc bảo vệ sức khỏe vận động về lâu dài.
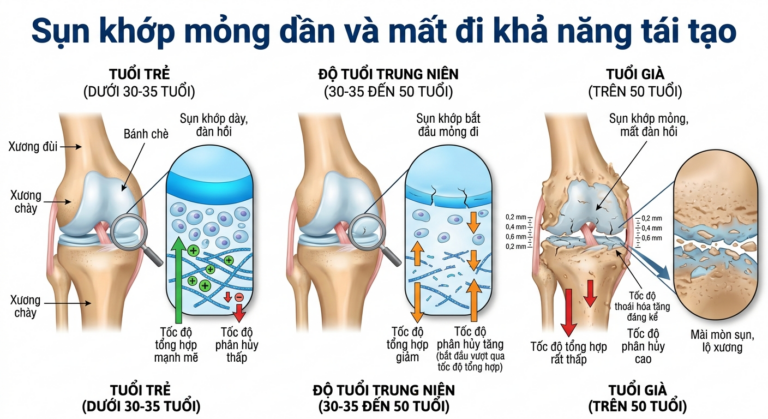
Sụn khớp mỏng dần và mất đi khả năng tái tạo
Sụn khớp là lớp mô đệm nằm giữa hai đầu xương, có chức năng giảm ma sát và hấp thụ lực tác động khi vận động. Ở độ tuổi trẻ, sụn khớp liên tục được tổng hợp và tái tạo. Tuy nhiên, từ khoảng 30 – 35 tuổi, quá trình phân hủy sụn bắt đầu vượt qua tốc độ tái tạo. Tế bào sụn (chondrocyte) giảm hoạt tính, lượng proteoglycan và collagen type II sụt giảm rõ rệt, khiến sụn mất độ đàn hồi và dần mỏng hơn theo năm tháng.
Theo nghiên cứu đăng trên tạp chí Osteoarthritis and Cartilage, tốc độ thoái hóa sụn khớp tăng đáng kể sau tuổi 50, và có thể đạt mức mất 0,2 – 0,4 mm bề dày mỗi thập kỷ ở một số khớp chịu lực như khớp gối và khớp háng.
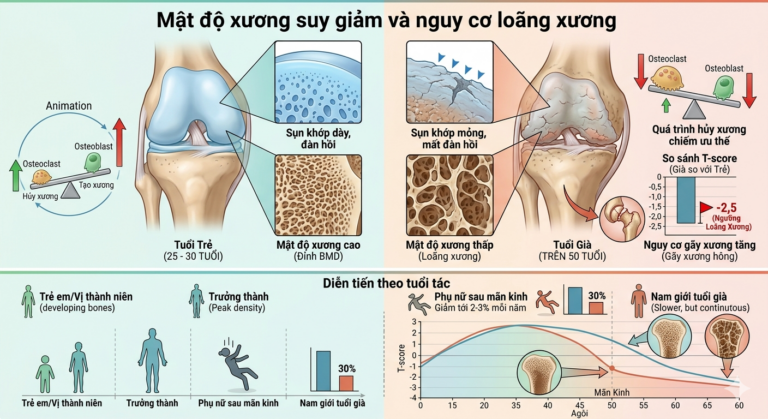
Mật độ xương suy giảm và nguy cơ loãng xương
Mật độ xương đạt đỉnh vào khoảng 25 – 30 tuổi. Sau giai đoạn này, quá trình hủy xương (do tế bào osteoclast) dần chiếm ưu thế so với quá trình tạo xương (do tế bào osteoblast). Đây là cơ chế cốt lõi dẫn đến loãng xương theo tuổi tác.
Phụ nữ chịu tác động mạnh hơn nam giới: trong 5 – 7 năm đầu sau mãn kinh, mật độ xương có thể giảm tới 2 – 3% mỗi năm do sụt giảm estrogen đột ngột.
Theo Tổ chức Y tế Thế giới (WHO), loãng xương ảnh hưởng đến khoảng 30% phụ nữ sau mãn kinh và 8% nam giới trên 50 tuổi tại các quốc gia đang phát triển. Nguy cơ gãy xương vùng hông, cột sống và cổ tay tăng theo cấp số mũ khi mật độ xương giảm dưới ngưỡng T-score âm 2,5.
T-score (hay điểm T) là một chỉ số thống kê được sử dụng trong y tế để đánh giá mật độ khoáng xương (BMD) của một người, so sánh với mật độ xương đỉnh của một người trẻ, khỏe mạnh cùng giới tính.
Dịch khớp giảm tiết và khớp trở nên cứng hơn
Bao hoạt dịch (synovial membrane) tiết ra dịch khớp nhằm bôi trơn và nuôi dưỡng sụn. Khi tuổi tác tăng, lớp bao này trở nên kém linh hoạt và tiết ít dịch hơn. Hàm lượng axit hyaluronic trong dịch khớp cũng giảm đáng kể, làm tăng độ nhớt và giảm khả năng bôi trơn tự nhiên của khớp.
Hệ quả trực tiếp là cảm giác cứng khớp vào buổi sáng hoặc sau khi ngồi lâu, đặc biệt rõ rệt ở các khớp gối, khớp cổ tay và các đốt ngón tay. Tình trạng này thường kéo dài hơn 30 phút ở người mắc viêm khớp dạng thấp hoặc thoái hóa khớp có liên quan đến tuổi tác.
Cơ bắp và dây chằng yếu đi, gánh nặng dồn lên khớp
Hệ cơ xương khớp không vận hành độc lập. Cơ bắp và dây chằng là “bộ giá đỡ” cho các khớp. Khi khối lượng cơ giảm dần theo tuổi tác, một hiện tượng gọi là sarcopenia – Thiểu cơ xuất hiện rõ rệt sau tuổi 60, khiến áp lực lên sụn khớp và bề mặt khớp tăng lên đáng kể.
Dây chằng và gân cũng mất đi tính đàn hồi do sự suy giảm collagen type I, dễ bị căng, rách hơn khi vận động bất ngờ hoặc mang vác nặng. Đây là lý do tỷ lệ chấn thương khớp ở người cao tuổi không nhất thiết phải do tai nạn mà đôi khi chỉ từ những tác động nhỏ trong sinh hoạt hàng ngày.
Collagen type I là loại protein phổ biến nhất, chiếm tới 90% tổng lượng collagen trong cơ thể người. Nó được cấu tạo bởi các sợi dày đặc, đóng vai trò nền tảng cấu trúc chính cho da, xương, gân, dây chằng và các mô liên kết. Tác dụng chính là tạo độ bền, sự săn chắc, đàn hồi cho da và chịu lực cho hệ xương khớp.
Gai xương hình thành và biểu hiện của thoái hóa khớp
Khi sụn bị bào mòn, cơ thể kích hoạt phản ứng bù trừ bằng cách hình thành gai xương tại các bờ khớp. Đây là dấu hiệu đặc trưng của thoái hóa khớp, bệnh lý khớp phổ biến nhất ở người trưởng thành lớn tuổi.
Theo số liệu từ tạp chí The Lancet, hơn 500 triệu người trên toàn cầu mắc thoái hóa khớp, và tỷ lệ mắc tăng gấp đôi sau tuổi 65 so với độ tuổi 45 – 64.
Gai xương không phải lúc nào cũng gây đau, nhưng khi chúng chèn ép lên mô mềm xung quanh hoặc vào khoang khớp, người bệnh sẽ cảm nhận cơn đau âm ỉ kéo dài hoặc đau nhói khi vận động.
Vai trò của thăm khám và can thiệp y khoa kịp thời
Việc theo dõi sức khỏe xương khớp định kỳ đóng vai trò quan trọng trong việc phát hiện sớm các thay đổi bất thường trước khi chúng tiến triển thành bệnh lý nặng. Các phương pháp chẩn đoán hiện đại như đo mật độ xương (DEXA scan), chụp X-quang khớp, siêu âm phần mềm quanh khớp hoặc chụp MRI giúp bác sĩ đánh giá mức độ thoái hóa một cách chính xác.
Bên cạnh đó, các thiết bị vật lý trị liệu thế hệ mới như thiết bị sóng xung kích, thiết bị kích thích thần kinh cơ điện và các phương pháp tập phục hồi chức năng có hướng dẫn chuyên sâu đang ngày càng chứng minh hiệu quả trong việc giảm đau và cải thiện tầm vận động ở người có vấn đề về xương khớp.
Tại Trung tâm Y khoa Đức Hòa, đội ngũ bác sĩ chuyên khoa cơ xương khớp tiếp cận từng bệnh nhân bằng phác đồ cá thể hóa, kết hợp giữa thăm khám lâm sàng, khai thác tiền sử và chỉ định các phương pháp can thiệp phù hợp với từng giai đoạn bệnh, nhằm giúp người bệnh duy trì chất lượng cuộc sống tốt nhất có thể theo từng độ tuổi.

Lời khuyên dự phòng dựa trên bằng chứng khoa học
Dinh dưỡng, vận động và kiểm soát cân nặng là ba trụ cột dự phòng thoái hóa xương khớp. Cụ thể, bổ sung đủ canxi (1000 – 1200 mg/ngày) và vitamin D3 (800 – 1000 IU/ngày), duy trì vận động aerobic cường độ vừa phải ít nhất 150 phút mỗi tuần, và kiểm soát BMI trong ngưỡng 18,5 – 24,9 giúp giảm nguy cơ thoái hóa khớp đáng kể về lâu dài.
Hệ thống xương khớp lão hóa là quy luật sinh lý tự nhiên không thể tránh khỏi, nhưng tốc độ và mức độ tác động hoàn toàn có thể được điều chỉnh thông qua lối sống lành mạnh và can thiệp y khoa đúng lúc.



